U bướu dưới niêm mạc (SMT) của đường tiêu hóa là những tổn thương nổi lên từ lớp cơ niêm mạc, lớp dưới niêm mạc hoặc lớp cơ chính, và cũng có thể là các tổn thương ngoài lòng ống. Với sự phát triển của công nghệ y tế, các phương pháp điều trị phẫu thuật truyền thống đã dần bước vào kỷ nguyên điều trị xâm lấn tối thiểu, chẳng hạn như nội soi cắt lớp (L).Phẫu thuật nội soi và phẫu thuật robot. Tuy nhiên, trong thực tiễn lâm sàng, người ta nhận thấy rằng "phẫu thuật" không phù hợp với tất cả bệnh nhân. Trong những năm gần đây, giá trị của điều trị nội soi đã dần được chú ý. Phiên bản mới nhất của bản đồng thuận chuyên gia Trung Quốc về chẩn đoán và điều trị nội soi u mô mềm dưới niêm mạc đã được công bố. Bài viết này sẽ tìm hiểu ngắn gọn những kiến thức liên quan.
1. Đặc điểm dịch tễ học của SMTthống kê
(1) Tỷ lệ mắc SMNồng độ testosterone (T) không đồng đều ở các bộ phận khác nhau của đường tiêu hóa, và dạ dày là vị trí phổ biến nhất xuất hiện SMT.
Tỷ lệ mắc các bệnh khác nhauCác phần của hệ tiêu hóa không đồng đều, trong đó phần trên của hệ tiêu hóa phổ biến hơn. Trong số đó, 2/3 xảy ra ở dạ dày, tiếp theo là thực quản, tá tràng và đại tràng.
(2)Bệnh lý mô bệnh họcCác loại SMT rất phức tạp, nhưng hầu hết SMT là tổn thương lành tính, và chỉ một số ít là ác tính.
A.SMT không bao gồmCác tổn thương tân sinh như mô tụy lạc chỗ và các tổn thương tân sinh khác.
B.Trong số các tổn thương tân sinhU bướu cơ trơn đường tiêu hóa, u mỡ, u tuyến Brucella, u tế bào hạt, u Schwann và u mạch máu hầu hết là lành tính, và chỉ dưới 15% có thể xuất hiện dưới dạng mô ác tính.
C. Mô đệm đường tiêu hóaU mô đệm đường tiêu hóa (GIST) và u nội tiết thần kinh (NET) trong SMT là những khối u có tiềm năng ác tính nhất định, nhưng điều này phụ thuộc vào kích thước, vị trí và loại của chúng.
D. Vị trí của SMT có liên quanVề phân loại bệnh lý: a. U cơ trơn là một loại bệnh lý phổ biến của khối u dưới niêm mạc thực quản, chiếm từ 60% đến 80% các khối u dưới niêm mạc thực quản, và thường xảy ra ở đoạn giữa và đoạn dưới của thực quản; b. Các loại bệnh lý của khối u dưới niêm mạc dạ dày tương đối phức tạp, bao gồm GIST, u cơ trơn...U mỡ và tuyến tụy lạc chỗ là phổ biến nhất. Trong số các khối u dưới niêm mạc dạ dày (SMT), u mô đệm đường tiêu hóa (GIST) thường được tìm thấy ở đáy và thân dạ dày, u cơ trơn thường nằm ở tâm vị và phần trên của thân dạ dày, còn tuyến tụy lạc chỗ và u mỡ nội tạng là phổ biến nhất. U mỡ phổ biến hơn ở hang vị dạ dày; u mỡ và nang phổ biến hơn ở phần xuống và phần phình của tá tràng; trong SMT của đường tiêu hóa dưới, u mỡ chiếm ưu thế ở đại tràng, trong khi u thần kinh nội tiết (NET) chiếm ưu thế ở trực tràng.
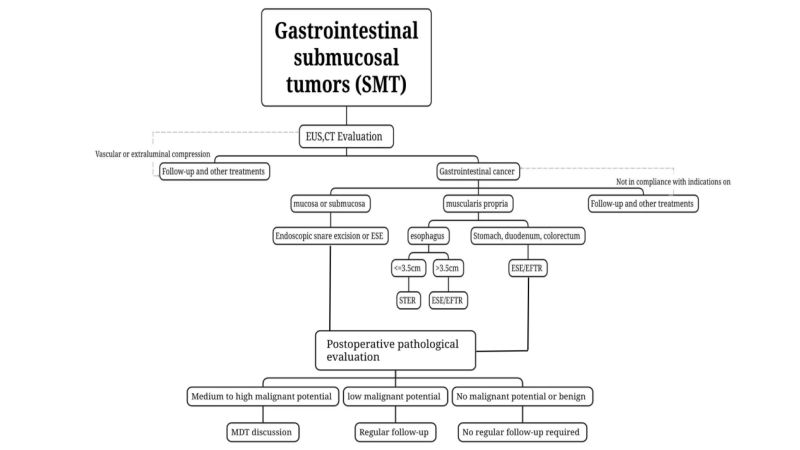
(3)Sử dụng CT và MRI để phân loại, điều trị và đánh giá khối u. Đối với SMT nghi ngờ có khả năng ác tính hoặc có khối u lớn (dài)(Đường kính > 2 cm), nên chụp CT và MRI.
Các phương pháp chẩn đoán hình ảnh khác, bao gồm CT và MRI, cũng có ý nghĩa rất quan trọng trong chẩn đoán SMT. Chúng có thể trực tiếp hiển thị vị trí xuất hiện khối u, kiểu phát triển, kích thước tổn thương, hình dạng, sự hiện diện hoặc không có sự phân thùy, mật độ, tính đồng nhất, mức độ tăng cường và đường viền ranh giới, v.v., và có thể xác định xem có sự dày lên hay không và mức độ dày lên của khối u.Sự xơ hóa thành đường tiêu hóa. Quan trọng hơn, các xét nghiệm hình ảnh này có thể phát hiện xem có sự xâm lấn các cấu trúc lân cận của tổn thương hay không và liệu có di căn đến phúc mạc, hạch bạch huyết và các cơ quan khác xung quanh hay không. Chúng là phương pháp chính để phân loại lâm sàng, điều trị và đánh giá tiên lượng của khối u.
(4) Việc lấy mẫu mô không được khuyến nghịPhương pháp này được khuyến nghị cho các khối u dưới niêm mạc lành tính có thể được chẩn đoán bằng nội soi thông thường kết hợp với siêu âm nội soi (EUS), chẳng hạn như u mỡ, u nang và tuyến tụy lạc chỗ.
Đối với các tổn thương nghi ngờ ác tính hoặc khi nội soi thông thường kết hợp với siêu âm nội soi (EUS) không thể đánh giá được tổn thương lành tính hay ác tính, có thể sử dụng sinh thiết/chọc hút kim nhỏ dưới hướng dẫn của EUS (sinh thiết/chọc hút kim nhỏ dưới hướng dẫn siêu âm nội soi).Các phương pháp sinh thiết như chọc hút/sinh thiết kim (EUS-FNA/FNB), sinh thiết rạch niêm mạc (sinh thiết hỗ trợ rạch niêm mạc, MIAB), v.v. được sử dụng để lấy mẫu sinh thiết nhằm đánh giá bệnh lý trước phẫu thuật. Do những hạn chế của EUS-FNA và ảnh hưởng đến phẫu thuật cắt bỏ nội soi, đối với những bệnh nhân đủ điều kiện phẫu thuật nội soi, trên cơ sở đảm bảo khối u có thể được cắt bỏ hoàn toàn, các đơn vị có công nghệ điều trị nội soi tiên tiến có thể được điều trị bởi bác sĩ nội soi giàu kinh nghiệm, thực hiện cắt bỏ nội soi trực tiếp mà không cần chẩn đoán bệnh lý trước phẫu thuật.
Bất kỳ phương pháp nào lấy mẫu bệnh phẩm trước phẫu thuật đều xâm lấn và sẽ làm tổn thương niêm mạc hoặc gây dính vào mô dưới niêm mạc, do đó làm tăng độ khó của phẫu thuật và có thể làm tăng nguy cơ chảy máu, thủng.tỷ lệ và sự lan rộng của khối u. Do đó, sinh thiết trước phẫu thuật không nhất thiết phải cần thiết. Đặc biệt đối với các khối u dưới niêm mạc (SMT) có thể được chẩn đoán bằng nội soi thông thường kết hợp với siêu âm nội soi (EUS), chẳng hạn như u mỡ, u nang và tuyến tụy lạc chỗ, thì không cần lấy mẫu mô.
2. Điều trị nội soi SMTnt
(1) Nguyên tắc điều trị
Các tổn thương không di căn hạch bạch huyết hoặc có nguy cơ di căn hạch bạch huyết rất thấp, có thể được cắt bỏ hoàn toàn bằng kỹ thuật nội soi, và có nguy cơ còn sót lại và tái phát thấp thì phù hợp với phương pháp cắt bỏ nội soi nếu cần điều trị. Loại bỏ hoàn toàn khối u giúp giảm thiểu khối u còn sót lại và nguy cơ tái phát.Nguyên tắc điều trị không để lại khối u cần được tuân thủ trong quá trình cắt bỏ nội soi, và sự toàn vẹn của vỏ bao khối u cần được đảm bảo trong suốt quá trình cắt bỏ.
(2)Chỉ định
i. Các khối u có khả năng ác tính được nghi ngờ qua khám nghiệm trước phẫu thuật hoặc được xác nhận bằng kết quả giải phẫu bệnh sinh thiết, đặc biệt là những khối u nghi ngờ thuộc hệ tiêu hóa.Đối với các khối u mô đệm đường tiêu hóa (GIST) có đánh giá trước phẫu thuật về chiều dài khối u ≤2cm và nguy cơ tái phát và di căn thấp, cùng với khả năng cắt bỏ hoàn toàn, có thể được cắt bỏ bằng nội soi; đối với các khối u có đường kính lớn hơn 2cm, nếu nghi ngờ GIST nguy cơ thấp, nếu đã loại trừ di căn hạch bạch huyết hoặc di căn xa trong đánh giá trước phẫu thuật, trên cơ sở đảm bảo rằng khối u có thể được cắt bỏ hoàn toàn, phẫu thuật nội soi có thể được thực hiện bởi các bác sĩ nội soi giàu kinh nghiệm tại một đơn vị có công nghệ điều trị nội soi tiên tiến.
ii. SMT có triệu chứng (ví dụ: chảy máu, tắc nghẽn).
iii. Bệnh nhân có khối u nghi ngờ lành tính qua khám trước phẫu thuật hoặc được xác nhận bằng giải phẫu bệnh, nhưng không thể theo dõi thường xuyên hoặc khối u phát triển lớn trong thời gian ngắn trong quá trình theo dõi và có mong muốn mạnh mẽ được điều trị.e dùng cho điều trị nội soi.
(3) Chống chỉ định
i. Xác định các tổn thương đã gây ra cho tôiĐược định vị trong các hạch bạch huyết hoặc các vị trí xa hơn.
ii. Đối với một số trường hợp SMT có hạch bạch huyết trong suốtnodehoặc di căn xa, cần phải sinh thiết khối u để lấy mẫu bệnh phẩm, điều này có thể được coi là một chống chỉ định tương đối.
iii. Sau khi chuẩn bị tiền phẫu thuật chi tiếtQua đánh giá, người ta xác định tình trạng sức khỏe tổng thể kém và không thể thực hiện phẫu thuật nội soi.
Các tổn thương lành tính như u mỡ và tuyến tụy lạc chỗ thường không gây ra các triệu chứng như đau, chảy máu và tắc nghẽn. Khi SNếu MT biểu hiện dưới dạng vết loét, vết trợt hoặc phát triển nhanh chóng trong thời gian ngắn, khả năng đó là tổn thương ác tính sẽ tăng lên.
(4) Lựa chọn phương pháp cắt bỏd
Cắt bỏ bằng thòng lọng nội soi: Dành choĐối với khối u dưới niêm mạc (SMT) tương đối nông, nhô vào khoang bụng như được xác định bằng các xét nghiệm siêu âm nội soi (EUS) và chụp cắt lớp vi tính (CT) trước phẫu thuật, và có thể được cắt bỏ hoàn toàn cùng một lúc bằng thòng lọng, thì có thể sử dụng phương pháp cắt bỏ bằng thòng lọng nội soi.
Các nghiên cứu trong và ngoài nước đã xác nhận rằng thuốc này an toàn và hiệu quả đối với các khối u dưới niêm mạc nông (<2cm), với nguy cơ chảy máu từ 4% đến 13% và nguy cơ thủng.Nguy cơ từ 2% đến 70%.
Phẫu thuật nội soi cắt bỏ niêm mạc dưới (ESE): Dành cho các khối u dưới niêm mạc có đường kính lớn ≥2 cm hoặc nếu các xét nghiệm hình ảnh trước phẫu thuật như siêu âm nội soi (EUS) và chụp cắt lớp vi tính (CT) xác nhận điều đó.Khi khối u nhô vào khoang, ESE là phương pháp khả thi để cắt bỏ một phần khối u dưới niêm mạc bằng nội soi đối với các khối u dưới niêm mạc quan trọng.
ESE tuân theo các quy trình kỹ thuật củaPhương pháp cắt bỏ niêm mạc dưới nội soi (ESD) và cắt bỏ niêm mạc nội soi thường sử dụng đường rạch hình tròn "lật ngược" xung quanh khối u để loại bỏ lớp niêm mạc bao phủ khối u dưới niêm mạc và bộc lộ hoàn toàn khối u, nhằm mục đích bảo toàn tính toàn vẹn của khối u, nâng cao hiệu quả phẫu thuật và giảm biến chứng trong phẫu thuật. Đối với các khối u có kích thước ≤1,5 cm, tỷ lệ cắt bỏ hoàn toàn có thể đạt 100%.
Cắt bỏ nội soi đường hầm dưới niêm mạcSTER: Đối với SMT có nguồn gốc từ lớp cơ trơn ở thực quản, rốn vị, bờ cong nhỏ của thân dạ dày, hang vị và trực tràng, những vị trí dễ tạo đường hầm và có đường kính ngang ≤ 3,5 cm, STER có thể là phương pháp điều trị được ưu tiên.
STER là một công nghệ mới được phát triển dựa trên phương pháp cắt cơ vòng thực quản nội soi qua đường miệng (POEM) và là sự mở rộng của công nghệ ESD.công nghệ. Tỷ lệ cắt bỏ toàn bộ khối u bằng phương pháp STER trong điều trị SMT đạt từ 84,9% đến 97,59%.
Cắt bỏ toàn bộ độ dày nội soiEFTR: Có thể sử dụng cho SMT khi khó tạo đường hầm hoặc khi đường kính ngang tối đa của khối u ≥3,5 cm và không phù hợp với STER. Nếu khối u nhô ra dưới màng tím hoặc phát triển ra ngoài khoang, và trong quá trình phẫu thuật, khối u bám chặt vào lớp thanh mạc và không thể tách rời, thì có thể sử dụng EFTR. EFTR thực hiện điều trị nội soi.
Khâu vết thủng đúng cáchVị trí vết mổ sau EFTR là yếu tố then chốt quyết định sự thành công của EFTR. Để đánh giá chính xác nguy cơ tái phát khối u và giảm nguy cơ di căn, không nên cắt và loại bỏ mẫu khối u đã cắt bỏ trong quá trình EFTR. Nếu cần phải cắt bỏ khối u từng phần, cần phải khâu lại vết thủng trước để giảm nguy cơ gieo rắc và lan rộng khối u. Một số phương pháp khâu bao gồm: khâu bằng kẹp kim loại, khâu bằng kẹp hút, kỹ thuật khâu vá mạc nối, phương pháp "khâu túi" bằng dây nylon kết hợp với kẹp kim loại, hệ thống đóng kẹp kim loại (kẹp qua nội soi, OTSC), khâu OverStitch và các công nghệ mới khác để sửa chữa các tổn thương đường tiêu hóa và xử lý chảy máu, v.v.
(5) Biến chứng sau phẫu thuật
Chảy máu trong phẫu thuật: Chảy máu khiến nồng độ hemoglobin của bệnh nhân giảm hơn 20 g/L.
Để ngăn ngừa chảy máu ồ ạt trong quá trình phẫu thuật,Cần tiêm thuốc tê dưới niêm mạc đầy đủ trong quá trình phẫu thuật để làm lộ các mạch máu lớn hơn và tạo điều kiện thuận lợi cho việc đông máu bằng điện để cầm máu. Có thể xử lý chảy máu trong phẫu thuật bằng nhiều loại dao rạch, kẹp cầm máu hoặc kẹp kim loại, và cầm máu dự phòng các mạch máu lộ ra trong quá trình bóc tách.
Chảy máu sau phẫu thuật: Chảy máu sau phẫu thuật biểu hiện bằng nôn ra máu, đi ngoài phân đen hoặc có máu. Trong trường hợp nặng, có thể xảy ra sốc xuất huyết. Tình trạng này thường xảy ra trong vòng 1 tuần sau phẫu thuật, nhưng cũng có thể xảy ra từ 2 đến 4 tuần sau phẫu thuật.
Chảy máu sau phẫu thuật thường liên quan đếnCác yếu tố như kiểm soát huyết áp sau phẫu thuật kém và sự ăn mòn các mạch máu còn sót lại do axit dạ dày. Ngoài ra, chảy máu sau phẫu thuật cũng liên quan đến vị trí của bệnh, và thường gặp hơn ở hang vị dạ dày và trực tràng dưới.
Thủng muộn: Thường biểu hiện bằng chướng bụng, đau bụng dữ dội, các dấu hiệu viêm phúc mạc, sốt, và kết quả chụp chiếu cho thấy tích tụ khí hoặc lượng khí tích tụ tăng lên so với trước đó.
Nguyên nhân chủ yếu liên quan đến các yếu tố như khâu vết thương kém, sử dụng điện đông quá mức, dậy quá sớm để vận động, ăn quá sớm, kiểm soát đường huyết kém và sự ăn mòn vết thương do axit dạ dày. a. Nếu vết thương lớn hoặc sâu hoặc vết thương có vết nứt...a. Đối với các thay đổi giống như chắc chắn, thời gian nghỉ ngơi tại giường và thời gian nhịn ăn nên được kéo dài một cách thích hợp và cần thực hiện giải áp đường tiêu hóa sau phẫu thuật (bệnh nhân sau phẫu thuật đường tiêu hóa dưới cần dẫn lưu hậu môn); b. Bệnh nhân tiểu đường cần kiểm soát chặt chẽ lượng đường trong máu; những người bị thủng nhỏ và nhiễm trùng ngực bụng nhẹ nên được điều trị bằng các phương pháp như nhịn ăn, chống nhiễm trùng và ức chế axit; c. Đối với những người bị tràn dịch, có thể thực hiện dẫn lưu ngực kín và chọc hút ổ bụng. Cần đặt ống dẫn lưu để duy trì sự thoát dịch thông suốt; d. Nếu nhiễm trùng không thể khu trú sau điều trị bảo tồn hoặc kết hợp với nhiễm trùng ngực bụng nặng, cần thực hiện phẫu thuật nội soi càng sớm càng tốt, đồng thời tiến hành sửa chữa lỗ thủng và dẫn lưu ổ bụng.
Biến chứng liên quan đến khí: Bao gồm cả dưới dakhí phế thũng tân sinh, tràn khí trung thất, tràn khí màng phổi và tràn khí ổ bụng.
Khí phế thũng dưới da trong quá trình phẫu thuật (biểu hiện là khí phế thũng ở mặt, cổ, thành ngực và bìu) và khí phế thũng trung thất (s(Hiện tượng phồng nắp thanh quản có thể được phát hiện trong quá trình nội soi dạ dày) thường không cần điều trị đặc biệt và tình trạng khí thũng thường sẽ tự khỏi.
Tràn khí màng phổi nặng xảy ra dtrong quá trình phẫu thuật [áp suất đường thở vượt quá 20 mmHg trong quá trình phẫu thuật]
(1mmHg=0.133kPa), SpO2<90%, được xác nhận bằng chụp X-quang ngực khẩn cấp tại giường], phẫu thuật thường có thể tiếp tục sau khi đóng lồng ngực.hình ảnh.
Đối với những bệnh nhân có dấu hiệu tràn khí khoang bụng rõ ràng trong quá trình phẫu thuật, hãy sử dụng kim chọc thủng khoang bụng để chọc vào điểm McFarland.Chích vào vùng bụng dưới bên phải để làm xẹp khí, và để kim chích ở vị trí đó cho đến khi kết thúc ca mổ, sau đó rút kim ra sau khi xác nhận không còn khí thoát ra rõ rệt.
Rò rỉ đường tiêu hóa: Dịch tiêu hóa do phẫu thuật nội soi gây ra chảy vào khoang ngực hoặc khoang bụng qua một vết rò rỉ.
Rò thực quản trung thất và rò thực quản ngực là những bệnh thường gặp. Khi đã hình thành rò, cần thực hiện dẫn lưu ngực kín để duy trì sự thông thoáng.Đảm bảo thoát nước trơn tru và cung cấp đủ chất dinh dưỡng. Nếu cần, có thể sử dụng kẹp kim loại và các thiết bị đóng khác nhau, hoặc có thể tái chế toàn bộ lớp phủ. Ống đỡ mạch máu và các phương pháp khác được sử dụng để ngăn chặn sự tắc nghẽn.Rò rỉ. Trường hợp nặng cần can thiệp phẫu thuật kịp thời.
3. Quản lý sau phẫu thuật (f)(theo dõi)
(1) Tổn thương lành tính:Bệnh lý họcĐiều này cho thấy các tổn thương lành tính như u mỡ và u cơ trơn không cần thiết phải theo dõi thường xuyên.
(2) SMT không ác tínhtiềm năng của kiến:Ví dụ, đối với u thần kinh nội tiết trực tràng (NET) kích thước 2cm và u mô đệm đường tiêu hóa (GIST) mức độ trung bình và cao, cần thực hiện phân giai đoạn đầy đủ và cân nhắc kỹ các phương pháp điều trị bổ sung (phẫu thuật, hóa xạ trị, liệu pháp nhắm đích). Việc lập kế hoạch điều trị cần dựa trên tham vấn đa chuyên khoa và trên cơ sở từng cá nhân.
(3) SMT có tiềm năng ác tính thấp:Ví dụ, GIST nguy cơ thấp cần được đánh giá bằng siêu âm nội soi (EUS) hoặc chẩn đoán hình ảnh 6 đến 12 tháng một lần sau điều trị, và sau đó được điều trị theo hướng dẫn lâm sàng.
(4) SMT có tiềm năng ác tính trung bình và cao:Nếu kết quả giải phẫu bệnh sau phẫu thuật xác nhận u thần kinh nội tiết dạ dày loại 3, u thần kinh nội tiết đại tràng có chiều dài >2cm, và u mô đệm đường tiêu hóa (GIST) nguy cơ trung bình và cao, cần thực hiện phân giai đoạn đầy đủ và cân nhắc mạnh mẽ các phương pháp điều trị bổ sung (phẫu thuật, hóa xạ trị, liệu pháp nhắm đích). Việc lập kế hoạch điều trị nên dựa trên...[about us 0118.docx] tư vấn đa ngành và trên cơ sở cá nhân.
Chúng tôi, Công ty TNHH Dụng cụ Y tế Giang Tây Zhuoruihua, là nhà sản xuất tại Trung Quốc chuyên về các vật tư tiêu hao nội soi, chẳng hạn như...kẹp sinh thiết, kẹp cầm máu, bẫy polyp, kim điều trị xơ cứng, ống thông phun, bàn chải tế bào học, dây dẫn hướng, giỏ lấy sỏi, ống thông dẫn lưu mật qua mũivân vân, được sử dụng rộng rãi trongEMR, ESD,ERCPSản phẩm của chúng tôi đạt chứng nhận CE, và nhà máy của chúng tôi đạt chứng nhận ISO. Hàng hóa của chúng tôi đã được xuất khẩu sang châu Âu, Bắc Mỹ, Trung Đông và một số khu vực châu Á, và nhận được sự công nhận và khen ngợi rộng rãi từ khách hàng!
Thời gian đăng bài: 18/01/2024


